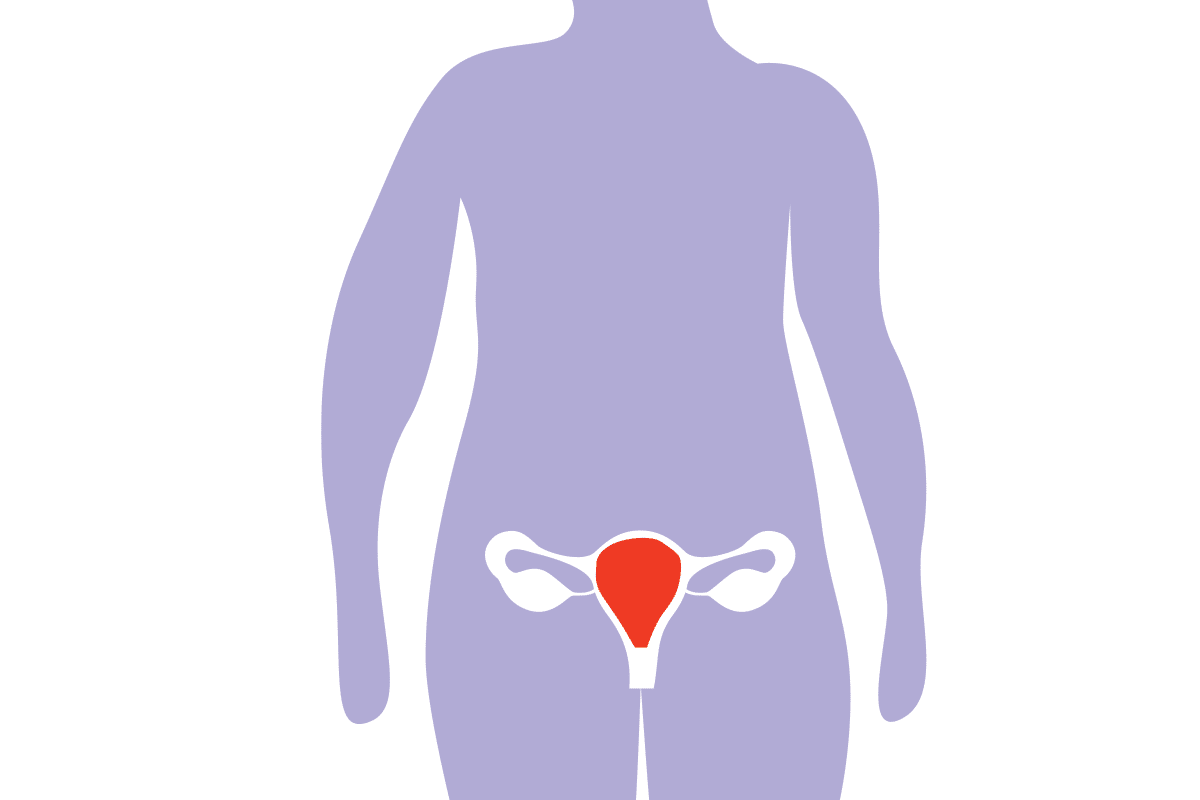
Kohdunrungon syöpä
- Kohdunrungon syöpä saa tavallisesti alkunsa kohtuontelon sisäpinnan limakalvosta.
- Harvinaisempi kohdunrungon syöpä alkaa kohdun lihaskerroksesta. Tällaista syöpää kutsutaan sarkoomaksi.
- Vuosittain Suomessa todetaan noin 900 uutta kohdunrungon syöpää. Se on naisten neljänneksi yleisin syöpä.
Kohdunrungon syöpään sairastuneiden määrä kasvaa tasaisesti, iän ja ylipainon lisääntyessä.
Noin 90 prosenttia uusista tapauksista löydetään yli 50-vuotiailta ja 50 prosenttia yli 65-vuotiailta. Alle 40-vuotiailla kohdunrungon syöpä on harvinainen.
Suurin osa kohdunrungon syöpään sairastuneista paranee, koska tauti yleensä todetaan jo varhaisvaiheessa.
Tietoa kohdunrungon syövästä
Lue kohdunrungon syövän oireista, aiheuttajista, tutkimuksista sekä muista aiheista.
-
Hedelmällisessä iässä ilmaantuvan kohdunrungon syövän ensioireena voi olla kuukautisten selvä runsastuminen tai välivuodot. Vaihdevuosien jälkeen ensioireena on yleensä verinen vuoto. Jos vaihdevuosien jälkeen ilmaantuu veristä vuotoa jatkuvana tai useammin kuin kerran, noin 30–50 prosentissa syynä on kohdunkaulan tai kohdunrungon syöpä.
Selkeiden oireiden ansiosta valtaosa kohdunrungon syövistä todetaan varhaisessa vaiheessa, jolloin ne eivät ole vielä levinneet kohdun ulkopuolelle.
-
Kohdunrungon syövän riskitekijöitä ovat lihavuus, diabetes sekä hormonitasapainon häiriöt. Synnyttämättömyys, pitkä hedelmällisyysikä, polykystinen munasarjaoireyhtymä(avautuu uudessa ikkunassa) (PCOS), myöhäiselle iälle jatkuvat kuukautiset ja kohdun limakalvon liikakasvu (hyperplasia) suurentavat myös sairastumisen riskiä.
Vaihdevuosioireiden hormonikorvaushoidon lääkkeistä pelkkä estrogeenihoito ilman keltarauhashormonilisää suurentaa merkittävästi sairastumisen riskiä. Estrogeenin kanssa käytetäänkin keltarauhashormonia, joka estää estrogeenin aiheuttamaa kohdun limakalvon liiallista paksunemista ja siitä mahdollisesti aiheutuvaa kohdunrungon syöpää. Myös tamoksifeenia pitkään käyttäneiden naisten riski sairastua kohtusyöpään on jonkinverran suurentunut.
Kohdunrungon syövän perinnöllisyys
Perinnölliseen ei-polypoottiseen paksusuolisyöpäoireyhtymään (Lynchin syndrooma) liittyy noin 50 prosentin riski sairastua kohdunrungon syöpään. Näille naisille suositellaan vuosittaisia gynekologisia seurantatutkimuksia, joiden yhteydessä otetaan kohdun limakalvolta näyte 35 vuoden iästä alkaen, ja 40–50 vuoden iässä voidaan harkita kohdun ja munasarjojen poistoa syöpäriskiä alentavana toimenpiteenä.
Suojaavat tekijät
Kohdunpoisto suojaa kohdunrungon syövältä. Painonhallinta sekä yhdistelmäehkäisytablettien käyttö alentavat riskiä sairastua kohdunrungon syöpään.
-
Kohdunrungon syövän diagnoosi perustuu lääkärin tekemään kliiniseen tutkimukseen, kudosnäytteeseen kohtuontelosta (Pipelle) ja kuvantamistutkimuksiin.
Lääkäri tekee aluksi tavanomaisen gynekologisen tutkimuksen, jossa hän tarkastaa ulkosynnyttimet, emättimen ja kohdunkaulan, tunnustelee kohdun ja munasarjat. Emättimen kautta tehtävän ultraääni- eli kaikututkimuksen avulla voidaan arvioida kohdun limakalvon paksuus.
Jos naisella on ollut veristä vuotoa tai limakalvo on normaalia paksumpi, limakalvosta otetaan näyte (Pipelle). Kohdunsuun irtosolunäyte (papa-koe) ei paljasta kohdunrungon syöpää.
Kohtuontelon limakalvosta otetusta näytteestä kohdunrungon syöpä saadaan yleensä todettua luotettavasti. Näyte voidaan ottaa vastaanotolla. Jos kohdunkaula on kovin ahdas, näyte voidaan ottaa puudutuksessa tai nukutuksessa.Levinneisyystutkimuksina tehdään gynekologinen ultraäänitutkimus, kokovartalon tietokonekuvaus sekä mahdollisesti lantion magneettikuvaus. Kohdunrungon syövän levinneisyyttä voidaan tutkia emättimen kautta tehtävän ultraäänitutkimuksen (kaikututkimuksen), kokovartalon tietokonekuvauksen ja tarvittaessa myös lantion magneettikuvauksen avulla. Lopullisesti syövän levinneisyys selviää usein vasta leikkauksessa.
-
Leikkauksen jälkeiset riskiluokat jaetaan matalaan, matalaan keskitasoon, korkeaan keskitasoon, korkeaan, paikallisesti edenneeseen syöpäriskiluokkaan sekä kaukoetäpesäkkeitä sisältävään syöpäriskiluokkaan. Näitä ennusteellisia tekijöitä ovat mm. kasvaimen koko, kudostyyppi ja erilaistumisaste.
Suomessa kohdunrungon syöpä todetaan yleensä kohtuun rajoittuneena. Kohdunrungon syövän etäpesäkkeiden tavallisimpia sijaintipaikkoja ovat imusolmukkeet, keuhkot, vatsakalvo, suolilieve, maksa.
Kohdunrungon syövän hoidon valinta ja potilaan ennuste riippuvat kasvaimen levinneisyydestä, joka ilmaistaan levinneisyysluokittelun (FIGO) tai TNM-luokituksen avulla. TNM-luokituksessa T (tumor) kuvaa kasvaimen tunkeutumista ympäristöönsä, N (node) leviämistä läheisiin imusolmukkeisiin ja M (metastasis) mahdollisia etäpesäkkeitä. Imusolmukkeet ovat pieniä pavunkaltaisia suodattimia, joiden läpi imuneste virtaa.
Kohdunrungon syövän levinneisyysluokitus
Levinneisyysaste 0 tai esiaste (carcinoma in situ)
Hyvin varhaisen vaiheen syöpä, joka rajoittuu kohdunrungon limakalvon pintakerrokseen.
Levinneisyysaste I
Kasvain rajoittuu kohdunrunkoon.
IA Kasvain ulottuu alle kohdunrungon lihaskerroksen puolivälin. 1aN0M0
IB Kasvain ulottuu kohdunrungon lihaskerroksen puoliväliin tai syvemmälle. T1bN0M0
Levinneisyysaste II
Kasvain on levinnyt kohdunkaulan stroomaan. T2N0M0
Levinneisyysaste III
Kasvain on levinnyt kohdun ulkopuolelle lantioon.
IIIA Kasvain on levinnyt kohdunrungon seinämän läpi sen lantionpuoleiselle pinnalle tai kohdun sivuelimiin. T3aN0M0
IIIB Kasvain on levinnyt emättimeen, kohdun vieruskudokseen tai lantion vatsakalvoon. T3bN0M0
IIIC Etäpesäkkeitä on lantion tai aortan viereisissä imusolmukkeissa. T1–3N1M0
Levinneisyysaste IV
Kasvain on levinnyt viereisiin elimiin tai lantion ulkopuolelle.
IVA Kasvain on levinnyt virtsarakon tai suolen limakalvoon. T4N0–1M0
IVB Etäpesäkkeitä on nivuksen imusolmukkeissa, vatsaontelossa (muualla kuin aortan viereisissä imusolmukkeissa) tai kauempana sijaitsevissa elimissä. T1–4N0–1M1
Levinneisyyden lisäksi hoitojen valintaan ja tulokseen vaikuttaa syöpäsolujen erilaistumisaste. Perinteisesti kohdunrungon syöpä jaetaan kolmeen erilaistumisasteeseen (gradus 1–3) mikroskooppisen löydöksen mukaan. Mitä paremmin solu on erilaistunut – eli mitä lähempänä sen rakenne on normaalia solurakennetta – sitä hitaammin se yleensä kasvaa tai lähettää etäpesäkkeitä. Huonosti erilaistuneet (gradus 3) kasvaimet leviävät muita helpommin, ja niiden ennuste on jonkin verran muita huonompi.
Nykyisin hoidon ja riskin arvioinnissa käytetään ns. molekulaarista luokittelua. Siinä kasvaimet jaetaan tarkempien geneettisten ominaisuuksien perusteella neljään riskiryhmään. Ultramutatoituneet ( POLE- mutatoituneet)n 10 %, Hypermutatoituneet ( MMR-poikkeavat) n 25%, Vähäkopioiset, n 40% ja Runsaskopiolukuiset (p53 poikkeavat), n 25%.
-
Kohdunrungon syövän hoito valitaan syövän levinneisyyden ja sairastuneen yleiskunnon perusteella. Kohdunrungon syöpä yleensä leikataan. Leikkausta täydennetään em. syövän riskitekijöiden mukaan sädehoidolla, solunsalpaajahoidolla tai molemmilla.
Valtaosa kohdunrungon syövistä voidaan hoitaa parantavasti. Jos syövän paraneminen ei ole enää mahdollista, palliatiivisella eli oireenmukaisella hoidolla pyritään helpottamaan taudin aiheuttamia oireita.
Leikkaus
Kohdunrungon syövän ensisijainen hoito on leikkaus, jossa poistetaan kohtu ja munasarjat ja munatorvet. Jos tauti on hyvin erilaistunut ja paikallinen, laajempaa leikkausta ei tarvita.
Jos syövän leviämisen riski on suuri tai keskisuuri, leikkauksessa otetaan näytteitä (vartijasolmukkeita) tai tarvittaessa poistetaan laajemminkin myös lantion ja aortan viereisiä imusolmukkeita. Leikkaus ei ole aina mahdollinen, jos potilaan yleiskunto on huono tai hänellä on runsaasti muita vaikeita sairauksia.
Leikkaus voidaan tehdä joko tähystyksessä, robottiavusteisesti tai avoleikkauksena.
Nuorilla, synnyttämättömillä kohdunrunkosyöpää sairastavilla naisilla, joilla on matalan riskin tyyppi 1:n kohdunrunkosyöpä ja raskaustoive, voidaan harkita fertiliteettiä säästävää hoitoa. Siinä käytetään hoitona hormonikierukkaa ja suun kautta otettavia keltarauhaspillereitä. Hoidon teho arvioidaan kolmen ja kuuden kuukauden kuluttua kohtuontelon tähystyksellä ja kudosnäytteillä. Jos hoidolla on saavutettu täydellinen vaste, suositellaan raskautta kuuden kuukauden sisällä. Kohtu poistetaan synnytyksen jälkeen.
Uusiutuneen syövän leikkaushoito: Jos kohdunrungon syöpä uusiutuu paikallisesti tai pesäke on yksittäinen, sen poistamista leikkauksella voidaan harkita.
Sädehoito
Sädehoidossa käytetään suurienergistä säteilyä, jonka avulla tuhotaan syöpäsoluja. Sädehoitoa voidaan antaa leikkauksen jälkeen paikallisesti emättimeen tai ulkoisesti lantion alueelle.
Jos uusiutumisriski on pieni, ei sädehoitoa tarvitse antaa. Keskisuuren uusiutumisriskin potilaille käytetään emättimen kautta annettavaa sädehoitoa eli brakyterapiaa ja suuren riskin potilaille koko lantion sädehoitoa. Suuren riskin potilaille annetaan harkinnan mukaan sädehoidon lisäksi myös solunsalpaajia.
Sädehoito voi aiheuttaa haittavaikutuksia, jotka yleensä vähenevät muutamassa viikossa. Tavallisia haittoja ovat emättimen limakalvojen arkuus ja herkistyminen, ripuli ja virtsaamisvaivat.
Uusiutuneessa syövässä sädehoitoa voidaan käytettää, jos potilas ei ole aiemmin saanut sädehoitoa pesäkealueelle.
Solunsalpaajat eli sytostaatit
Solunsalpaajahoitoa annetaan yleensä yksilöllisillä perusteilla ja syövän levinneisyysasteen mukaan. Solunsalpaajia voidaan käyttää joko yksinään tai yhdessä sädehoidon kanssa.
Tavallisimmin kohdunrungon syövän hoidossa käytetään paklitakselin ja karboplatiinin yhdistelmähoitoa. Sitä annetaan yleensä kolmen viikon välein kuusi kertaa.
Solunsalpaajahoito voi aiheuttaa haittavaikutuksia, joista osa paranee muutamassa päivässä. Tavallisia haittavaikutuksia ovat pahoinvointi, tulehdusalttius, väsymys ja hiusten lähtö.
Hormonaalinen hoito
Jos solusalpaajahoito ei sovi tai tehoa, taudin etenemistä voidaan hidastaa estrogeenia alentavalla hormonihoidolla (keltarauhashormoni, GnRH analogit, aromataasi entsyymin estäjät). Jos kasvain on estrogeenista riippuvainen, voidaan tauti saada vakaaksi hormonihoidolla jopa vuosien ajaksi.
Immuno-onkologinen hoito
Molekulaarisen riskiluokituksen Hypermutatoituneista MMR-poikkevat kasvaimet reagoiivat hyvin immuno onkologisiin hoitoihin. Niillä voidaankin hoitaa kyseisen geenivirheen omaavia potilaita, joilla tauti on uusiutunut ja jotka eivät vastaa perinteiseen hoitoon.
-
Kohdunrungon syövän jälkeen sairastuneita seurataan tapauskohtaisesti 3–5 vuoden ajan. Ensimmäisen vuoden aikana seurantakäyntejä on 4 kuukauden välein, ja tämän jälkeen puolen vuoden tai vuoden välein.
Seurantakäyntien yhteydessä tehdään tavallinen gynekologinen tutkimus ja otetaan tarvittaessa emättimen pohjukasta papa-näyte. Radiologisia tutkimuksia tehdään tarvittaessa. Tietokonetomografia ja magneettitutkimus ovat näistä diagnostisesti parhaimpia.
Kohdunrungon syövän suurin uusiutumisriski on yleensä kahden ensimmäisen vuoden kuluessa sairauden toteamisesta. Myöhemmät uusiutumat ovat melko harvinaisia. Puolet uusiutumista on paikallisia ja neljännes etäpesäkkeitä.
Suurin osa kohdunrungon syöpään sairastuneista paranee, koska tauti yleensä todetaan jo varhaisvaiheessa. Kohdunrungon syövän sairastaneista on elossa viiden vuoden kuluttua diagnoosista 82 prosenttia. Ennuste on paras nuorimmilla, alle 54-vuotiailla naisilla.
Kohdunrungon syöpään liittyvä lääketieteellinen tieto on tarkastettu vuonna 2023. Tarkastaja: professori, naistentautien erikoislääkäri Ulla Puistola OYSistä.
Avautuu uudessa ikkunassa Katso kohdunrungon syövän esiintyvyysLue lisää kohdunrungon syövästä
Yleinen ja yleistyvä kohdunrungon syöpä
Kohdunrungon syöpiä eli kohtusyöpiä todetaan nykyisin aikaisempaa enemmän. Suomalaisten vanhetessa kohtusyövän arvioidaan yleistyvän entisestään, mutta ikä ei ole suinkaan ainoa tämän syövän riskitekijä.
Lue artikkeli
Aihe tuli kuin tarjottimella
Koomikko Anitta Ahonen sairastui kohdunrungon syöpään 2014. Tuolloin hän alkoi naurattaa yleisöään myös syöpäaiheisilla jutuilla ja huomasi rikkovansa tabuja.
Lue artikkeli